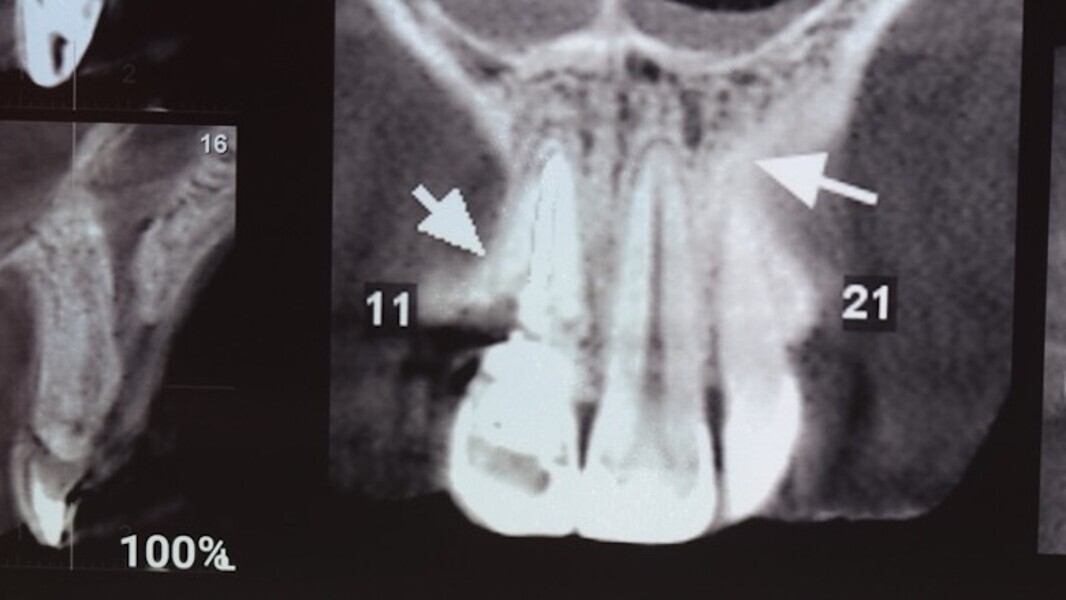
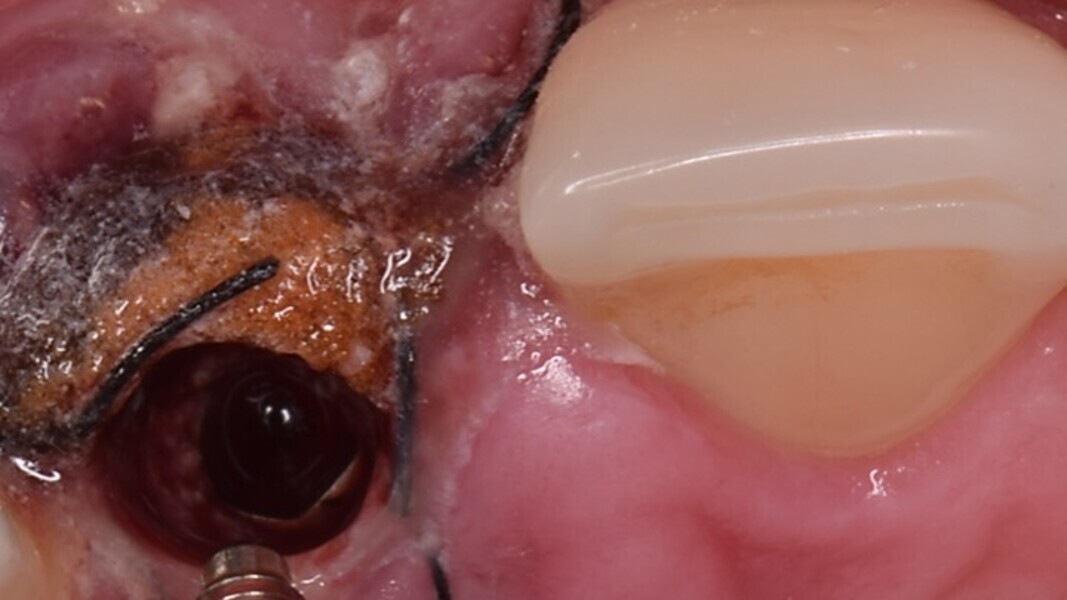
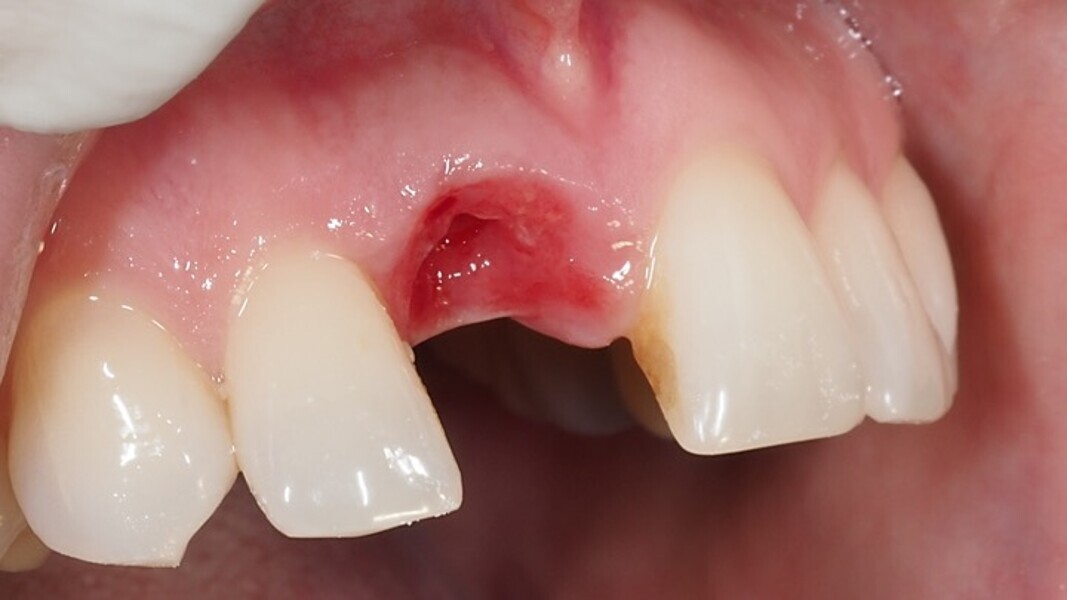
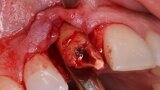
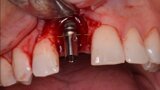
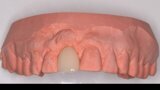
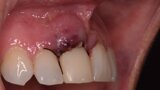
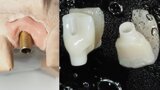
Figura 1. Atrofia de más del 50% de la pared vestibular en el diente 11 con infecciones de repetición de varios años de evolución.
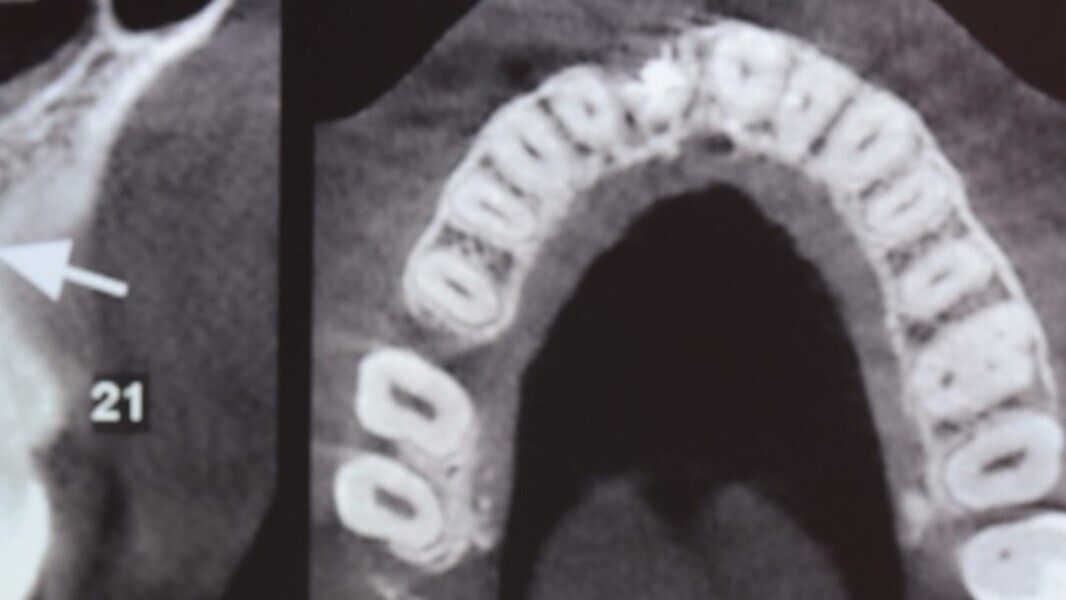
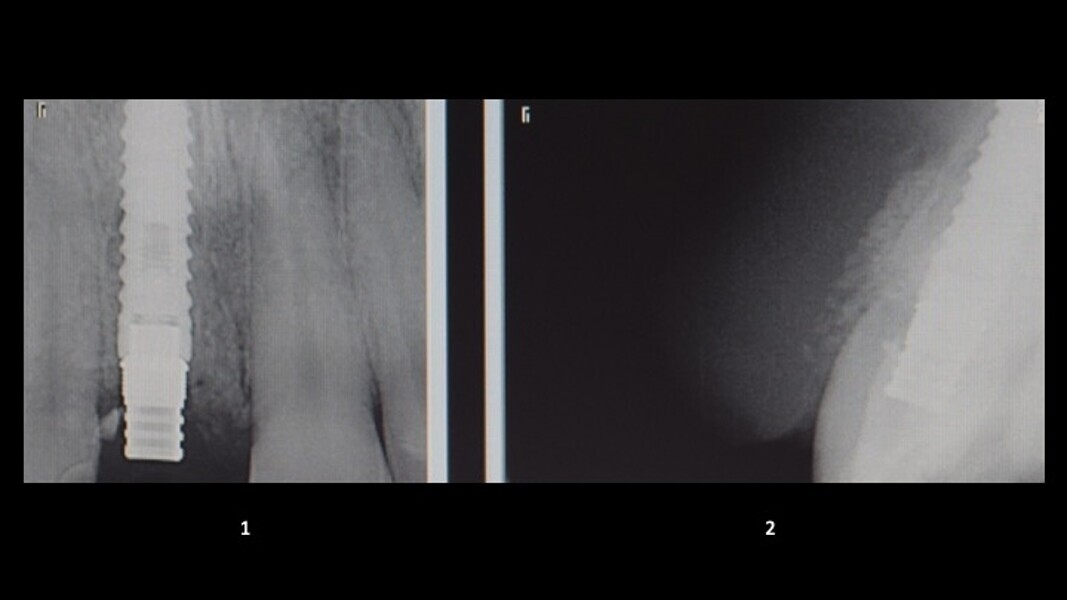
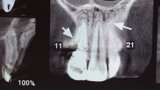
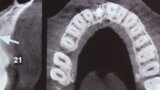
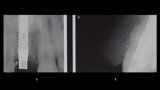
Figuras 2 y 3. Imágenes de tomografía CBCT donde se observa el grado de destrucción de la pared vestibular.
Figuras 2 y 3. Imágenes de tomografía CBCT donde se observa el grado de destrucción de la pared vestibular.
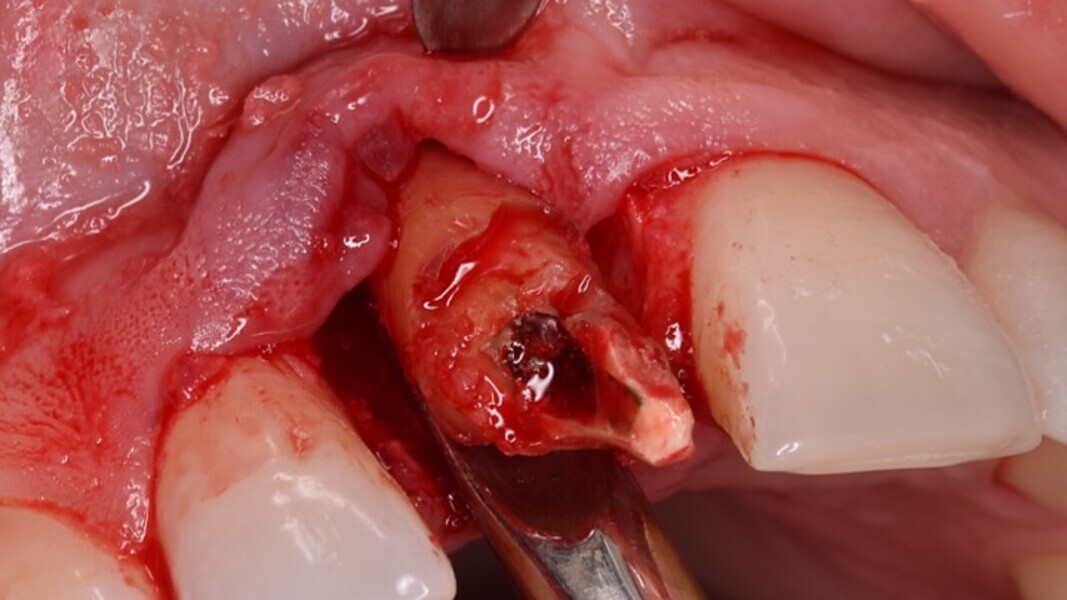
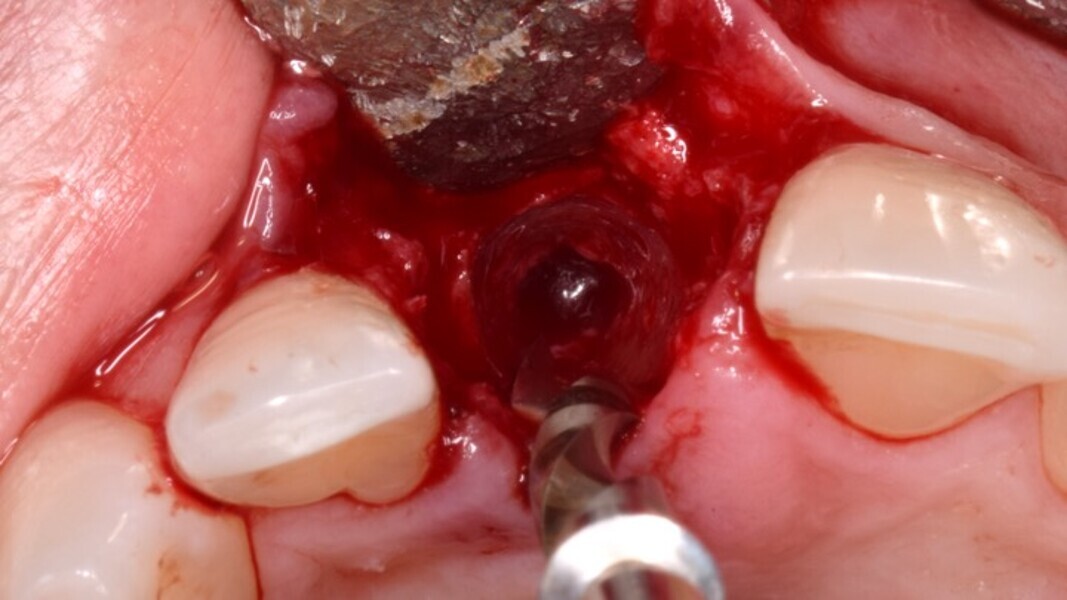
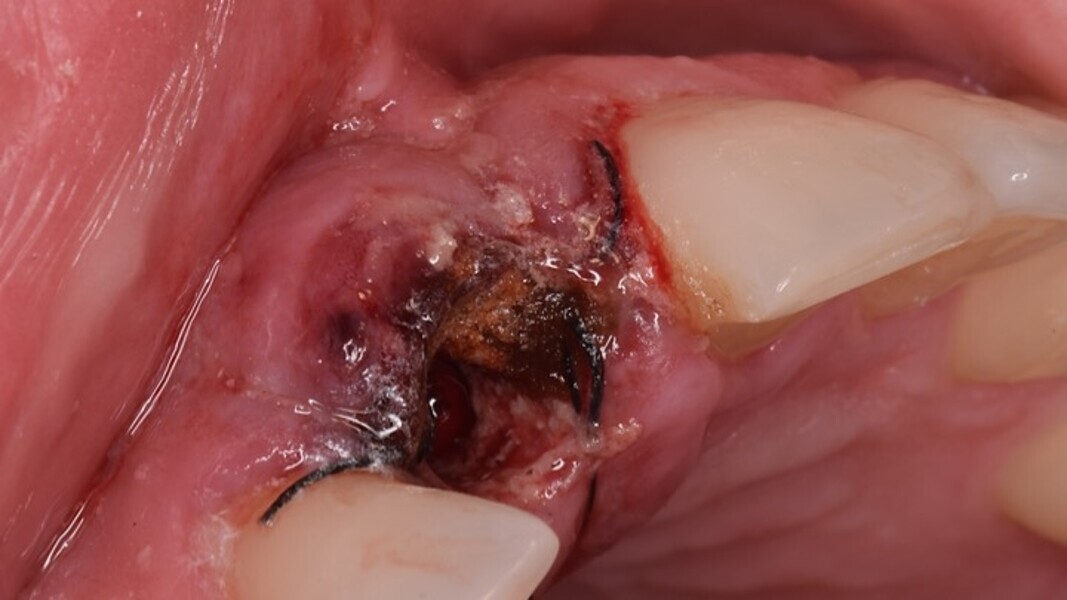
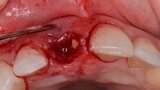
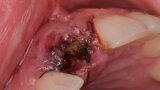
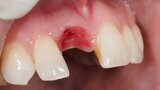
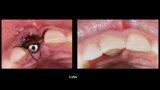
Figura 4. Exodoncia del diente.
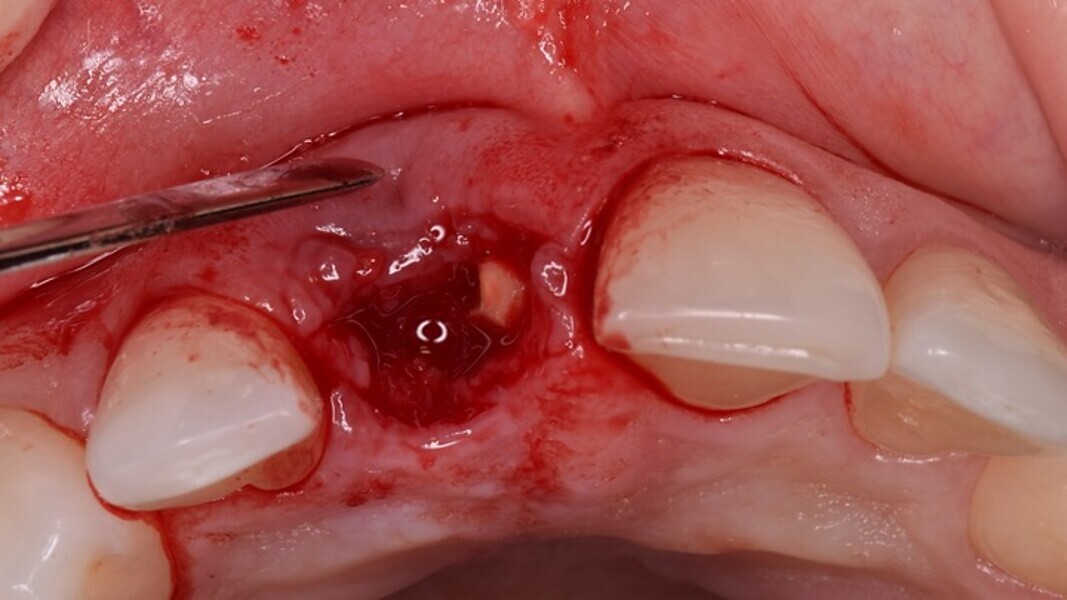
Figura 5. Hundimiento de la zona estética anterior inmediatamente después de la extracción del diente por la reabsorción de la pared vestibular.
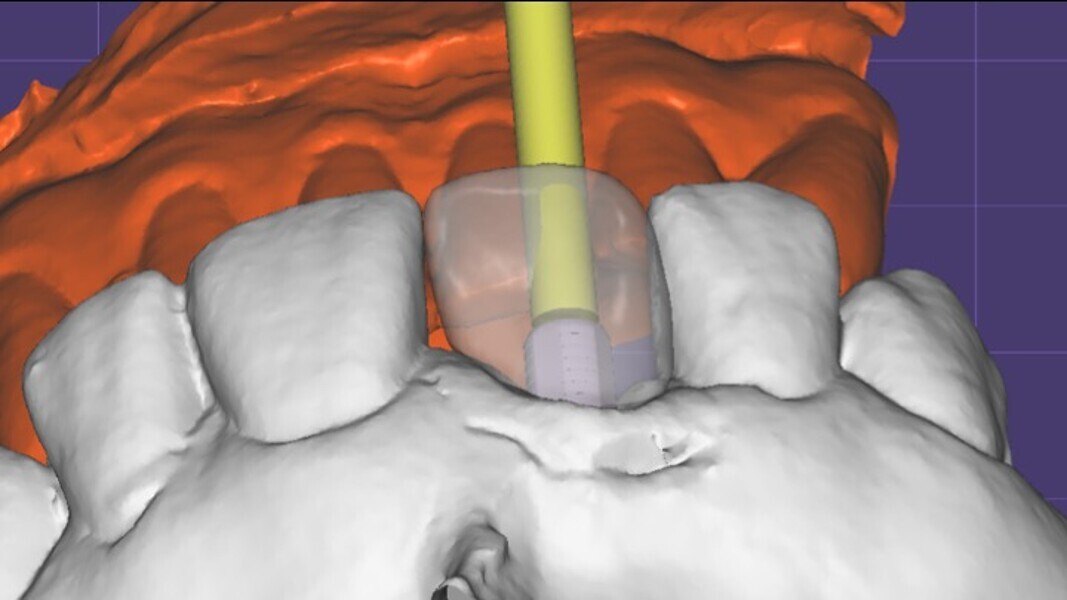
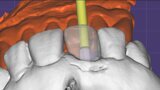
Figura 6. A pesar del defecto óseo, siempre buscamos la posibilidad de crear un nuevo alveolo quirúrgico que emerja por la zona del cíngulo de los dientes adyacentes, es decir, el margen de emergencia adecuado. En estos defectos, intentamos siempre el anclaje en profundidad con implantes largos de unos 16 mm debido al gran defecto existente. Es la única forma de que la estabilidad primaria del implante permita realizar una Prótesis Inmediata.
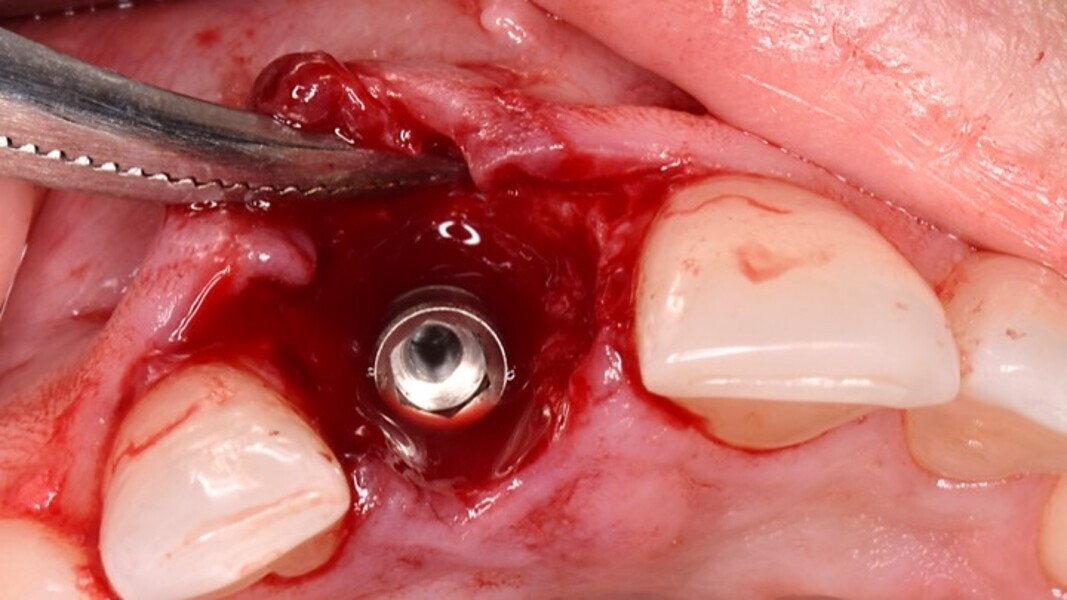
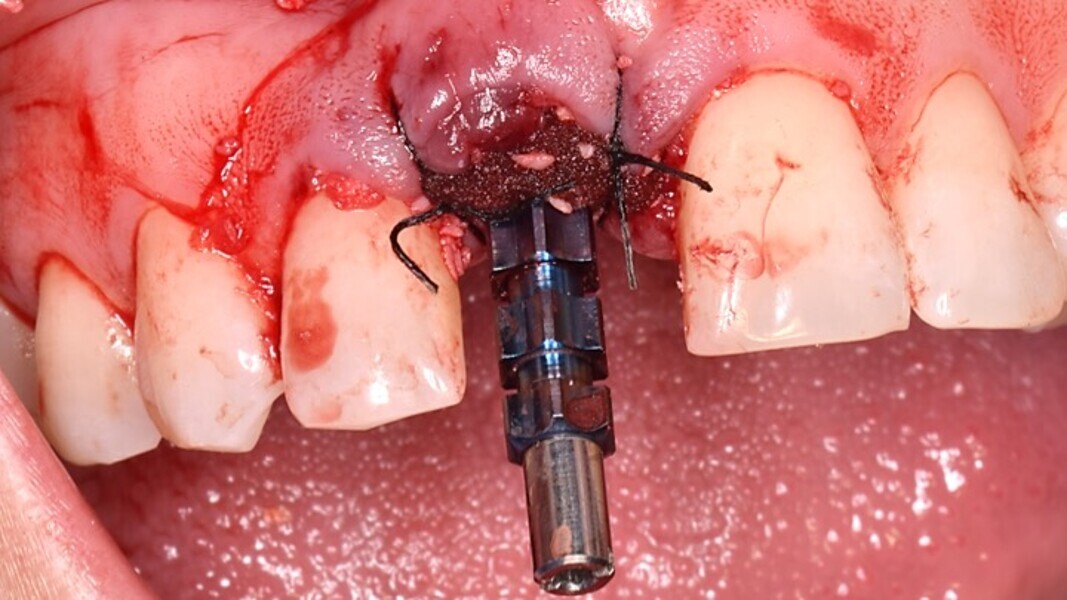
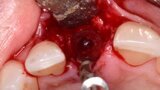
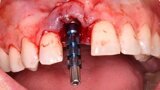
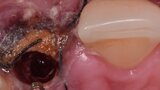
Figura 7. Implante de conexión interna insertado 2 mm por debajo de la cresta ósea, independientemente del defecto existente y a 55 Nw. Al no existir margen vestibular, tomamos como referencia los dos picos óseos de las papilas y entre ellos trazamos una línea imaginaria que los una enterrando el hombro unos 2 ó 3 mm por debajo de ella.
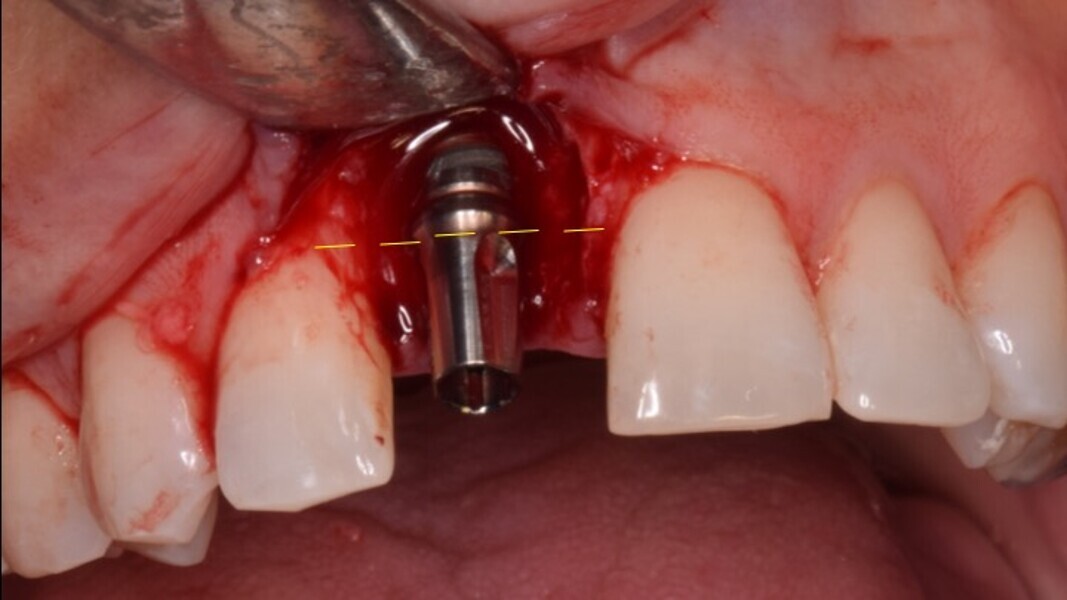
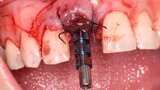
Figura 8. Esperamos a que la superficie del implante esté siempre cubierta por un coágulo de sangre antes de adaptar el material encima de éste.
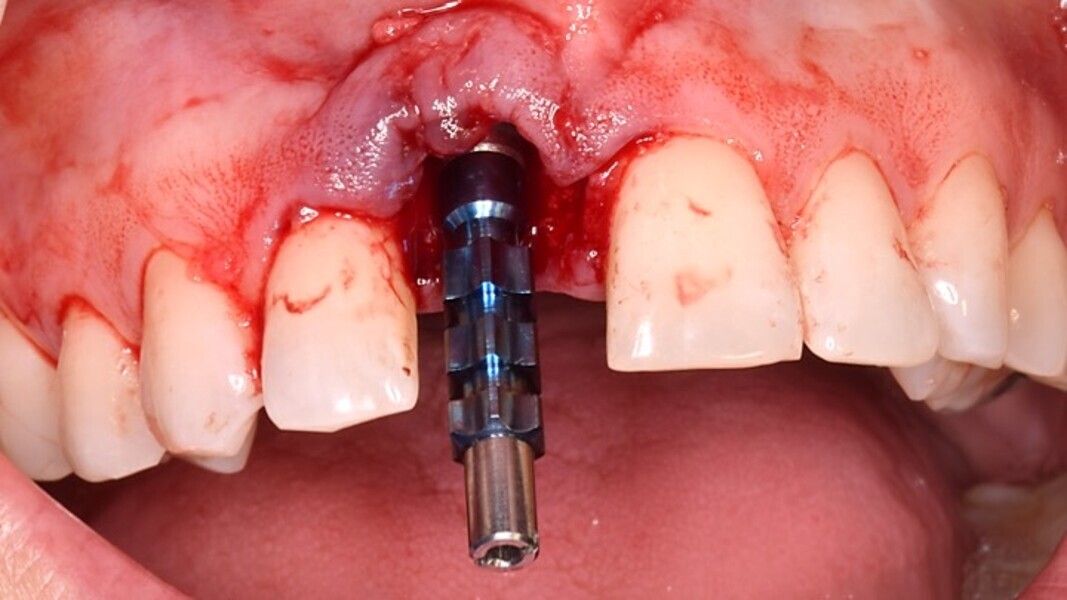
Figura 9. Antes de realizar el relleno con las partículas de biomaterial retiramos el transportador y lo sustituimos por el Transfer de impresiones. De esta forma, impedimos que alguna partícula de biomaterial penetre en la conexión y nos cree un ‘gap’ en la impresión.
Figura 10. Colocación de las partículas de biomaterial mezcladas con sangre del paciente. Vamos aumentando el número de partículas hasta corregir el defecto, pasando de un defecto cóncavo a un volumen convexo.
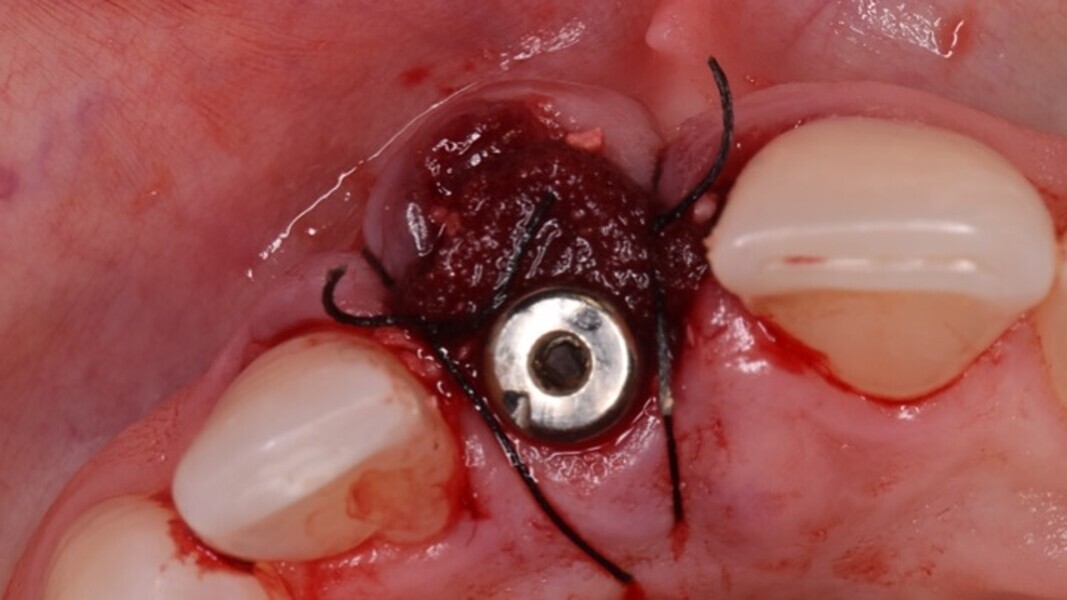
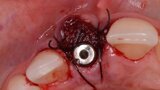
Figura 11. Podemos observar el volumen conseguido en los tejidos blandos por lo que “no” intentaremos obtener un cierre primario de la herida. Tampoco usamos membranas de larga duración, que son mucho más difíciles de moldear en dientes unitarios. Únicamente utilizamos membranas de colágeno que se adaptan perfectamente al coágulo y suturamos.
NUNCA INSERTO MEMBRANAS NI DE LARGA NI DE CORTA DURACION ENTRE EL MATERIAL Y EL PERIOSTIO. Dejamos siempre que el particulado esté en contacto directo con el periostio, de tal forma que las partículas se incorporan tanto al tejido duro como al blando.
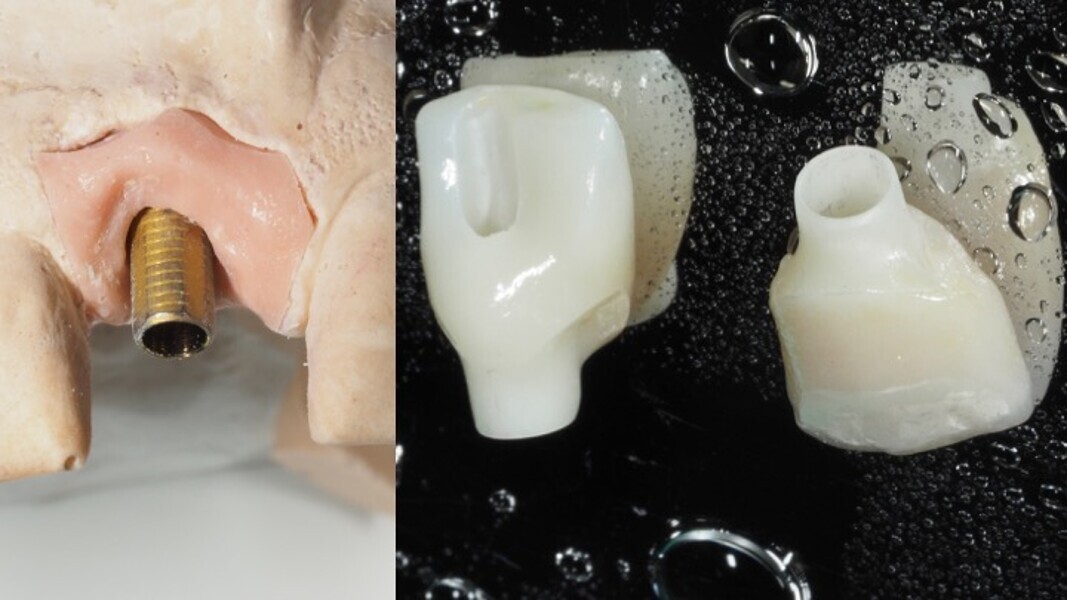
Figuras 12 y 13. En el laboratorio realizan la prótesis provisional en acrílico sobre un semicalcinable con conexión mecanizada para verla en la radiovisiografía (RVG). Dicha prótesis provisional tendrá un perfil de emergencia cóncavo para dejar ese espacio vacío que ocupará el coágulo sanguíneo, transformándose en tejido conectivo posteriormente.
Figuras 12 y 13. En el laboratorio realizan la prótesis provisional en acrílico sobre un semicalcinable con conexión mecanizada para verla en la radiovisiografía (RVG). Dicha prótesis provisional tendrá un perfil de emergencia cóncavo para dejar ese espacio vacío que ocupará el coágulo sanguíneo, transformándose en tejido conectivo posteriormente.
Figura 14. Durante las 24 h. siguientes a la intervención, el paciente tiene que evitar los enjuagues hasta que la prótesis provisional haya sido insertada. Al retirar el pilar de cicatrización temporal podemos observar por fuera la forma que adoptan las membranas de colágeno para cerrar el defecto, y, por dentro, la posición esférica de las partículas debido a su contacto con el pilar.
Figura 15. Observamos el aumento de volumen obtenido por vestibular ante un defecto muy grande. Además, en la emergencia del implante se pueden apreciar las partículas inmersas en la fibrina que posteriormente formarán el nuevo tejido conectivo con el biomaterial en su interior.
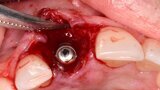
Figura 16. Atornillado directo del diente provisional a 20 Nw. Aprovechamos para llevar el margen de la restauración a la posición correcta en relación con los dientes contiguos y a pesar de la inflamación normal existente. De esta forma, el trabajo ya está realizado, ya que ese diente provisional tiene todas las características del diente definitivo.
Figura 17. Imágenes de RVG donde se aprecia:
1. El ajuste perfecto del semicalcinable, ya que el diente no lo vemos al ser de acrílico.
2. La presencia de las partículas de biomaterial en la zona vestibular en contacto con el defecto óseo y las más superficiales, que se incorporarán al tejido conectivo nuevo.
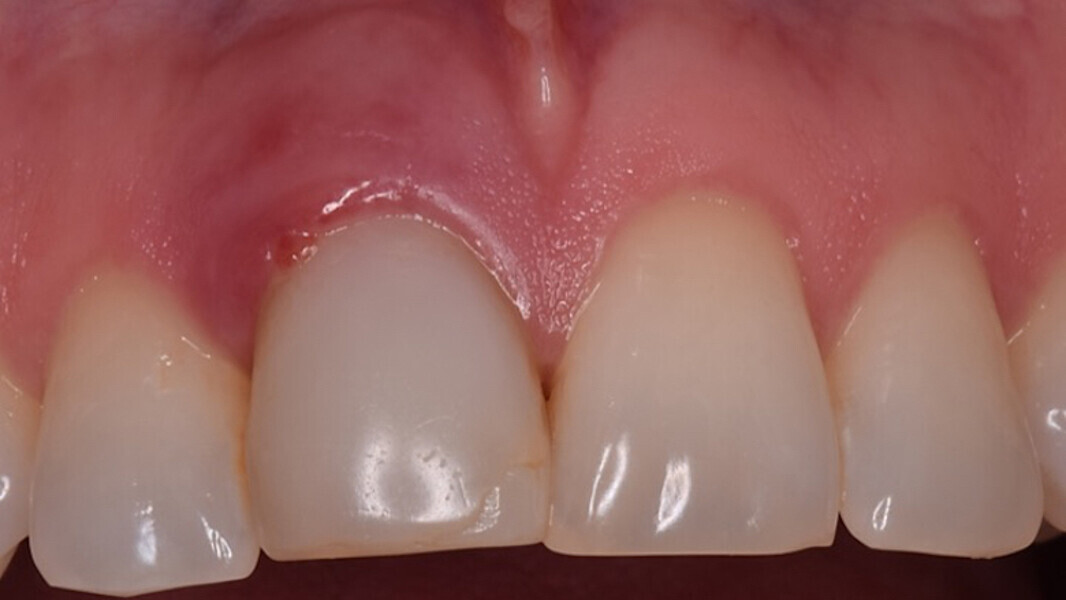
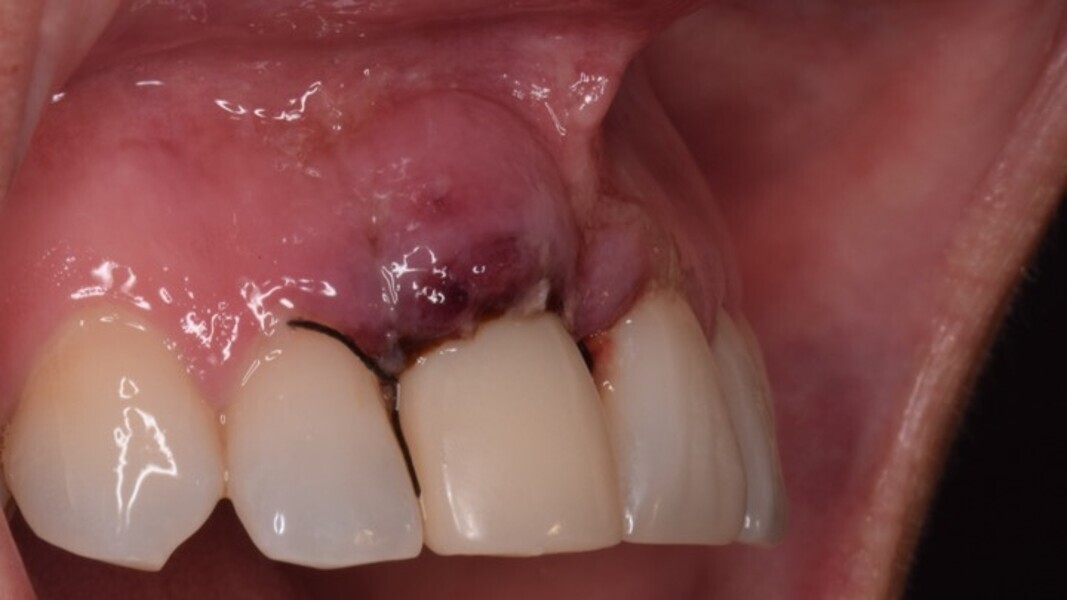
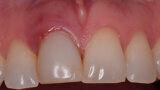
Figura 18. Imagen a los 3 meses al retirar la corona provisional. Obsérvese el grosor del margen gingival debido al uso del pilar cóncavo y la presencia de algunas partículas de biomaterial dentro del tejido blando. Estas partículas realizan una fibrointegración en el tejido conectivo que produce la estabilidad de estos tejidos durante años.
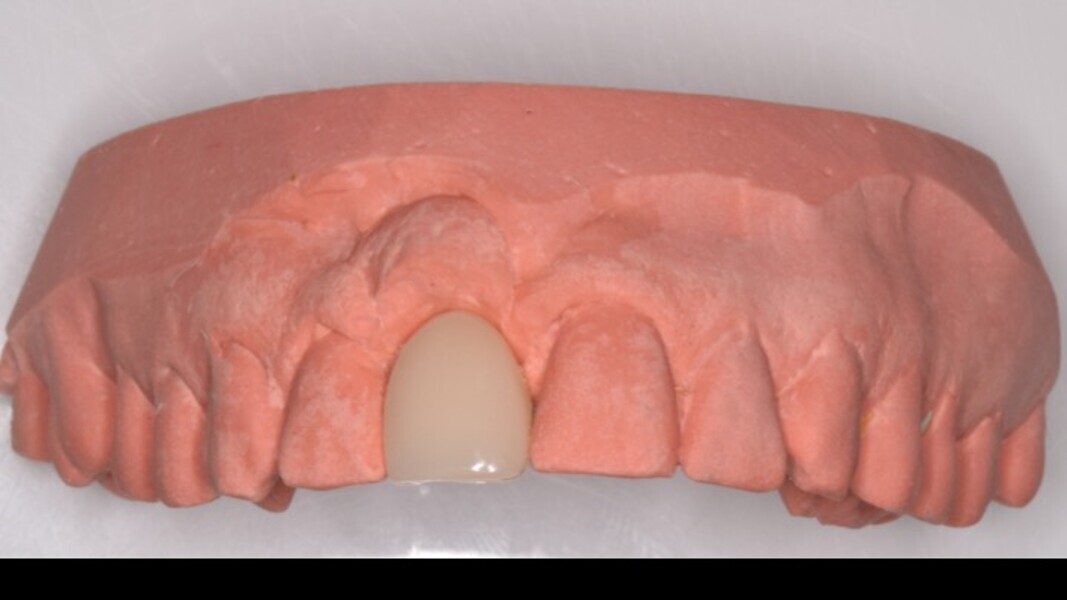
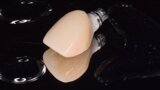
Figura 19. Diseño de la corona por CAD/CAM.
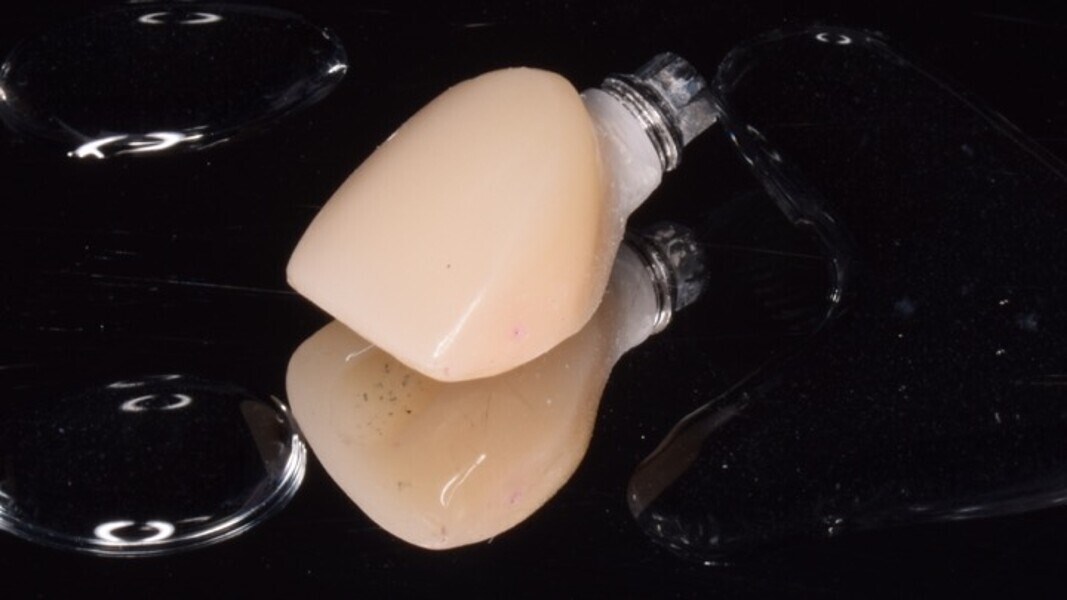
Figura 20. Pilar Duomo y corona de zirconio con cerámica feldespática.
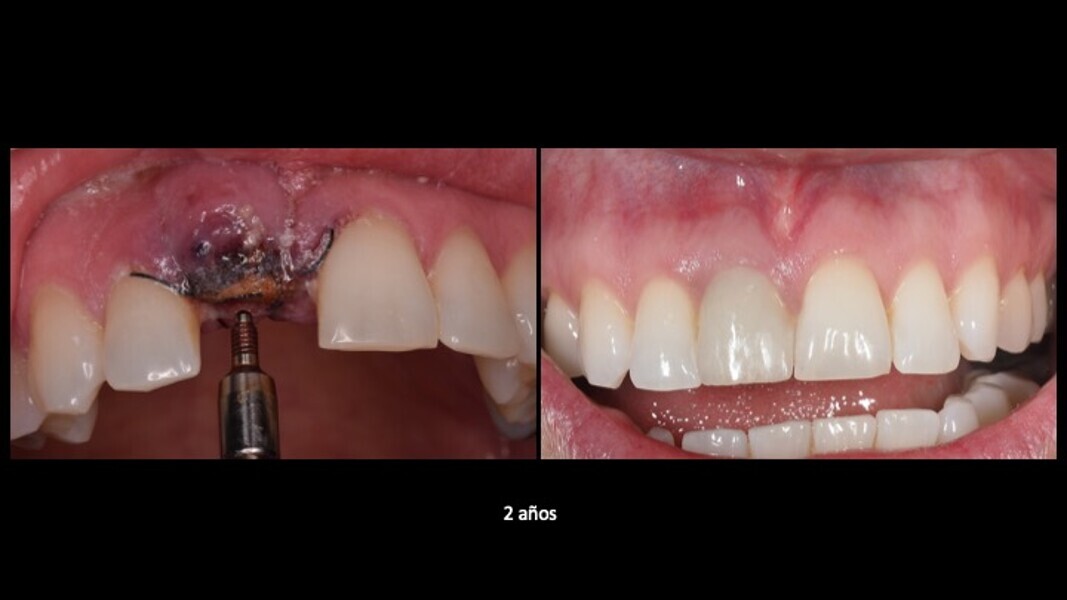
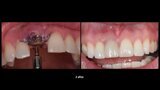
Figuras 21 y 22. Imágenes del día de la intervención y a los 2 años de evolución. Se observa una regeneración casi completa del periodonto, a pesar de presentar un defecto óseo inicial muy importante en la tabla ósea cortical vestibular. Con esta técnica solucionamos en un solo acto quirúrgico, tanto la preservación como la regeneración ósea, con gran estabilidad de los resultados en el tiempo.
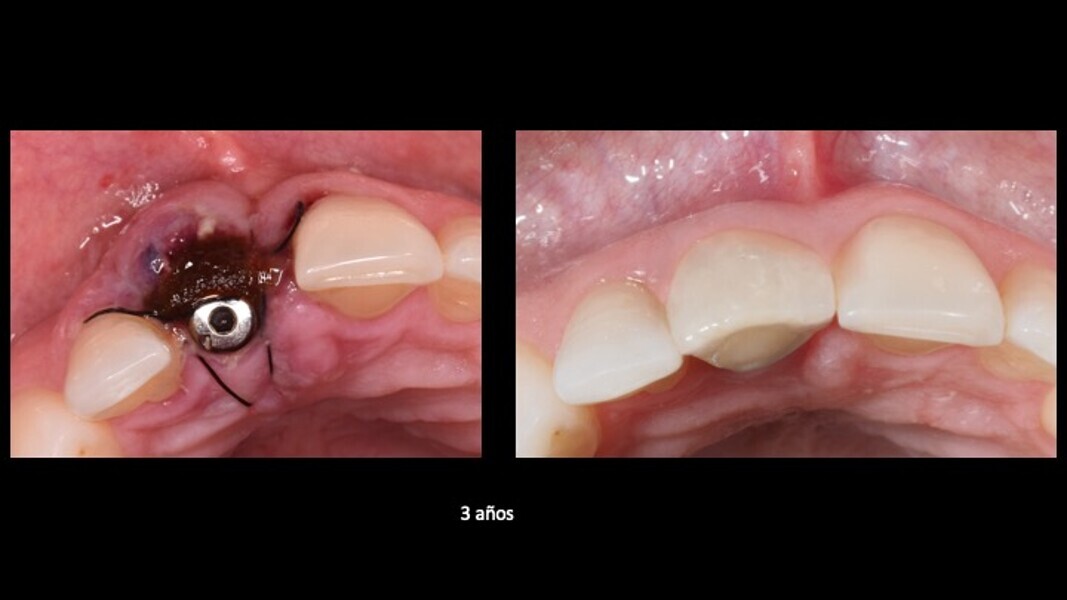
Figuras 21 y 22. Imágenes del día de la intervención y a los 3 años de evolución. Se observa una regeneración casi completa del periodonto, a pesar de presentar un defecto óseo inicial muy importante en la tabla ósea cortical vestibular. Con esta técnica solucionamos en un solo acto quirúrgico, tanto la preservación como la regeneración ósea, con gran estabilidad de los resultados en el tiempo.



 Austria / Österreich
Austria / Österreich
 Bosnia y Herzegovina / Босна и Херцеговина
Bosnia y Herzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croacia / Hrvatska
Croacia / Hrvatska
 República Checa y Eslovaquia / Česká republika & Slovensko
República Checa y Eslovaquia / Česká republika & Slovensko
 Francia / France
Francia / France
 Alemania / Deutschland
Alemania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Hungría / Hungary
Hungría / Hungary
 Italia / Italia
Italia / Italia
 Países Bajos / Nederland
Países Bajos / Nederland
 Nórdico / Nordic
Nórdico / Nordic
 Polonia / Polska
Polonia / Polska
 Portugal / Portugal
Portugal / Portugal
 Rumania y Moldavia / România & Moldova
Rumania y Moldavia / România & Moldova
 Eslovenia / Slovenija
Eslovenia / Slovenija
 Serbia & Montenegro / Србија и Црна Гора
Serbia & Montenegro / Србија и Црна Гора
 España / España
España / España
 Suiza / Schweiz
Suiza / Schweiz
 Turquía / Türkiye
Turquía / Türkiye
 Reino Unido e Irlanda / UK & Ireland
Reino Unido e Irlanda / UK & Ireland
 Internacional / International
Internacional / International
 Brasil / Brasil
Brasil / Brasil
 Canadá / Canada
Canadá / Canada
 EE UU / USA
EE UU / USA
 China / 中国
China / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Paquistán / Pākistān
Paquistán / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 Asean / ASEAN
Asean / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Argelia, Marruecos y Túnez / الجزائر والمغرب وتونس
Argelia, Marruecos y Túnez / الجزائر والمغرب وتونس
 Oriente Medio / Middle East
Oriente Medio / Middle East