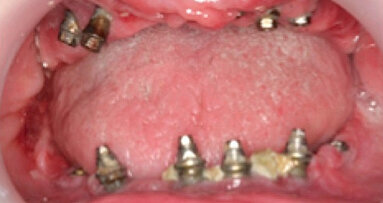
El fundador y director de la Clínica Arano de Barcelona explica la decisiva importancia del hueso alveolar para la buena salud y la predictibilidad de las restauraciones implantosoportadas.
CAUSA & CONSECUENCIA
El éxito a largo plazo de los tratamientos implantológicos depende tanto de la integridad de las estructuras de soporte, osteointegración, como de la integridad y la salud de los tejidos de sellado periimplantario. La conjunción de ambos factores proporciona una integración tisular total y determina la predictibilidad de nuestros tratamientos.
La interfase entre la región periimplantaria y la restauración es un campo de gran relevancia en la investigación científica, ya que puede ser la clave para la longevidad de las restauraciones sobre implantes y la capacidad de mantener su estética[1].
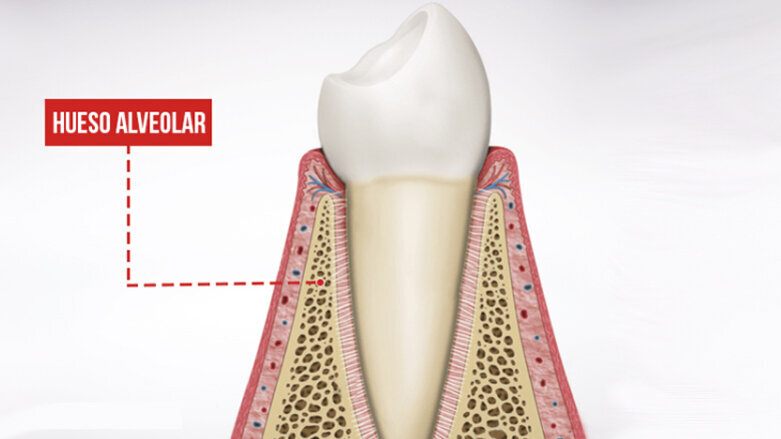
En la actualidad no hay congreso, simposio o seminario de implantes que en alguna de sus intervenciones no se trate un tema que es absolutamente fundamental para la buena salud y la predictibilidad de nuestras restauraciones implantosoportadas, que es todo lo relacionado al “bundle bone”, entendiendo por ello, todo lo relacionado a la porción del hueso del proceso alveolar que rodea a los dientes. El llamado hueso alveolar. Esta parte del hueso es funcionalmente dependiente del diente y su ausencia comporta una reabsorción, que es la que hay que controlar y evitar en lo posible con protocolos en nuestros tratamientos.
“El llamado hueso alveolar es funcionalmente dependiente del diente y su ausencia comporta una reabsorción, que es la que hay que controlar y evitar en lo posible con protocolos en nuestros tratamientos.”
La interacción del implante con el epitelio y su zona ósea cervical es el punto más frágil de nuestras restauraciones[2].
Introducción
Una recopilación de bibliografía a modo de introducción considero que puede ayudar mucho a la misma.
- Después de la inserción del implante y su carga, el hueso crestal se remodela y reabsorbe 2.0 mm apicalmente durante el primer año en los implantes de dos piezas y conexiones externas, afectando también a la estabilidad de los tejidos blandos gingivales[3,4].
- Es la presencia de microespacios y su microfiltración a nivel de la unión implante/aditamento/prótesis lo que comporta la inflamación de los tejidos blandos periimplantarios y con ello su reabsorción[5-7]
- Micromovimientos, ubicación del gap, los tipos de unión implante/aditamento/prótesis y la filtración bacteriana consecuente, pueden tener una fuerte influencia en el comportamiento del hueso alrededor del anillo de conexión[6,7].
Se ha reportado que la conexión interna cónica y la colocación infracrestal de la unión implante/aditamento/prótesis puede ser un factor muy importante para inducir un equilibrio y estabilidad del hueso periimplantario “bundle bone”, evitando su reabsorción[8-12].
La colocación de pilares de cicatrización o de pilares protésicosen la primera cirugía tiene un efecto positivo sobre la retención del tejido duro marginal[9].
La colocación de pilares de cicatrización inmediatos con un perfil de emergencia adecuado ayuda al restablecimiento de la arquitectura de los tejidos marginales[10].
La presencia de hueso cubriendo el micro GAP es posible y se relaciona con el posicionamiento infracrestal del implante en el acto quirúrgico y a la falta significativa de micromovimientos entre pilar e implante. que es una característica bien conocida en las CONEXIONES CÓNICAS[11].
Hay una mucho menor cantidad de pérdida ósea o remodelación en el grupo de implantes de cono morse, en comparación con conexiones externas. Y en algunos casos el hueso puede ponerse en contacto con la superficie del pilar protésico[12].
Además de la mayor resistencia de los implantes de conexión interna cónica a la filtración bacteriana, mientras que, por el contrario, en los de conexión externa hexagonal el infiltrado de células inflamatorias en el gap de conexión explica la pérdida de hueso crestal alrededor de estos implantes de dos piezas[13].
El resultado de todos estos estudios indica que la conexión interna cónica y su colocación infracrestal tienen un impacto positivo sobre el mantenimiento y la remodelación ósea crestal.
__________________________________________________________________________
* El Prof. Dr. José María Arano Sesma es Presidente para España de la Academia Internacional de Odontología Integral y Director de la Escuela de Formación en Odontología Integral.
Referencias
[1] Happe A. Körner G. La interfase periimplantaria / restauradora. The Europenan Journal of Esthetic Dentistry. 4:3;2011.
[2] Arano JMª. Padullés E. Los tejidos de sellado periimplantario. TSP. Journal of Implant Dentistry. 2008.
[3] Baremar PI, Hansson BO, Adell R, et al. Osseointegrated implants in the treatment of the edentulous jaw. Experience from a 10 year period. Scand J Plast Reconstr Surg Suppl 1977; 16:1-132.
[4] Adell R, Lekholm U, Rockler B, et al. A 15 year study of osseointegrated implants in the treatment of the edentulous. Jaw. Int J Oral Surg 1981;10:387-416.
[5] Jansen VK, Conrads G, Richter EJ. Microbial leakage and marginal fit of the implant-abutment interface. Int J Oral Maxillofac Implants. 1997;12:527-540.
[6] Cochran DL, hermann JS, Schenk RK et al. Biologic width around titanium implants. A histometric analysis of the implanto-gingival junction around unloaded and loaded non submerged. J Periodontol 1997;68:186-198.
[7] Piatelli A, Vrespa G, Petrone G, et al. Role of the microgap between implante and abutment: A retrospective histologic evaluation in monkeys. J Periodontol 2003;74:346-352.
[8] Chou CT, Morris HF, Ochi S, et al. AICRG, Part II: Crestal Bone Ioss associated with the Ankylos Implant: Loading to 36 months. J Oral Implantol. 2004; 30: 134-143.
[9] Koutouzis T, Fetner M, Fetner A, et al. Retrospective evaluation of crestal bone changes around implants with reduced abutment diameter placed nonsubmerged and at subcrestal positions. J Periodontol. 2011;82:234-42.
[10] Pontes AE, Riveiro FS, da Silva VC et al. Clinical and radiographic changes around dental implants inserted in different levels in relation to the crestal bone, under different restoration protocols, in the dog model. J Periodontol. 2008;79:486-494.
[11] Weng D, Nagata MJ, Bell M et al. Influence of microgap location and configuration on peri-implant bone morphology in nonsubmerged implants: An experimental study in dogs. Int J Oral Maxillofac Implants 2010;25:540-547.
[12] Weng D, Nagata MJ, Bell M et al. Influence of microgap location and configuration on peri-implant bone morphology in nonsubmerged implants: An experimental study in dogs. Int J Oral Maxillofac Implants 2010;25:540-547.
[13] Piatelli A, Vrespa G, Petrone G, et al. Role of the microgap between implante and abutment: A retrospective histologic evaluation in monkeys. J Periodontol 2003;74:346-352.
La nueva “Clasificación de enfermedades periodontales y periimplantarias” ofrece una definición más precisa que la utilizada hasta ahora de la salud ...
El conocimiento de las complicaciones derivadas del tratamiento con implantes y de su tratamiento es imprescindible para ofrecer soluciones a los pacientes ...
Realizar una adecuada planificación antes de la colocación de los implantes dentales es crucial para evitar la aparición de mucositis periimplantaria o ...
La sesión del Proyecto de Enfermedades Periimplantarias (PIDP) en el Congreso Dental Mundial de FDI en Buenos Aires abordó una serie de temas de ...
El mundo del marketing y de la publicidad se ha visto sometidos a cambios fundamentales, sobre todo por las nuevas tecnologías de comunicación...
TOKIO, Japón: El fabricante líder de productos dentales GC Corp. ha invitado a profesionales de la odontología de todo el mundo a reservar la fecha de su...
Existen muchos tipos de láser para odontología, pero sólo hay una empresa que ha diseñado un dispositivo de diodo que es ...
Henry Schein e Internet Brands anunciaron la creación de una empresa conjunta para formar Henry Schein One, diseñada para ofrecer tecnología ...
La empresa Introlight SA de CV lanzó en Expo AMIC Dental de noviembre de 2018 el primer y único láser quirúrgico mexicano, llamado “Goliat”, ...
La empresa mexicana Galeos se dedica a la distribución de avanzados dispositivos de imagen digital, específicamente de los productos de la línea Myray de...
Webinars en vivo
mié. 27 de mayo 2026
6:00 CST (Mexico City)
Webinars en vivo
jue. 28 de mayo 2026
10:00 CST (Mexico City)
Webinars en vivo
lun. 1 de junio 2026
11:00 CST (Mexico City)
Webinars en vivo
mié. 3 de junio 2026
11:00 CST (Mexico City)
Webinars en vivo
jue. 4 de junio 2026
12:00 CST (Mexico City)
Webinars en vivo
lun. 8 de junio 2026
10:00 CST (Mexico City)
Webinars en vivo
lun. 8 de junio 2026
11:00 CST (Mexico City)
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans



 Austria / Österreich
Austria / Österreich
 Bosnia y Herzegovina / Босна и Херцеговина
Bosnia y Herzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croacia / Hrvatska
Croacia / Hrvatska
 República Checa y Eslovaquia / Česká republika & Slovensko
República Checa y Eslovaquia / Česká republika & Slovensko
 Francia / France
Francia / France
 Alemania / Deutschland
Alemania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Hungría / Hungary
Hungría / Hungary
 Italia / Italia
Italia / Italia
 Países Bajos / Nederland
Países Bajos / Nederland
 Nórdico / Nordic
Nórdico / Nordic
 Polonia / Polska
Polonia / Polska
 Portugal / Portugal
Portugal / Portugal
 Rumania y Moldavia / România & Moldova
Rumania y Moldavia / România & Moldova
 Eslovenia / Slovenija
Eslovenia / Slovenija
 Serbia & Montenegro / Србија и Црна Гора
Serbia & Montenegro / Србија и Црна Гора
 España / España
España / España
 Suiza / Schweiz
Suiza / Schweiz
 Turquía / Türkiye
Turquía / Türkiye
 Reino Unido e Irlanda / UK & Ireland
Reino Unido e Irlanda / UK & Ireland
 Internacional / International
Internacional / International
 Brasil / Brasil
Brasil / Brasil
 Canadá / Canada
Canadá / Canada
 EE UU / USA
EE UU / USA
 China / 中国
China / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Paquistán / Pākistān
Paquistán / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 Asean / ASEAN
Asean / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Argelia, Marruecos y Túnez / الجزائر والمغرب وتونس
Argelia, Marruecos y Túnez / الجزائر والمغرب وتونس
 Oriente Medio / Middle East
Oriente Medio / Middle East