El éxito del tratamiento con implantes depende de que exista un volumen de hueso suficiente en toda la superficie del implante. Las técnicas de Regeneración Ósea Guiada, junto con el empleo de biomateriales, son las más empleadas, si bien debido a las limitaciones de los procedimientos actuales, los expertos han estimulado la búsqueda de nuevos enfoques, como la “terapia celular”, cuyo origen se encuentra en las células madre.
Introducción
El éxito del tratamiento con implantes depende de que exista un volumen de hueso suficiente en toda la superficie del implante. Una cantidad insuficiente de soporte óseo limitará la efectividad de los implantes y tendrá un efecto negativo en su pronóstico. Así, varios estudios clínicos han demostrado que para garantizar el éxito a largo plazo de los implantes tiene que existir, por lo menos un milímetro de espesor óseo tanto por vestibular como por lingual, tal y como exponen en sus trabajos Jung y cols. en 20031. Si la superficie del implante no está recubierta completamente por hueso habrá recesión gingival con las consecuentes repercusiones periodontales y estéticas.
El principal Objetivo de este artículo es revisar los biomateriales descritos en la literatura para la regeneración de defectos óseos, así como la presentación detallada de un caso clínico llevado a cabo en la Institución Universitaria Mississippi/Centro de Postgrado de la Universidad de Alcalá de Henares.
Biomateriales para regeneración ósea guiada
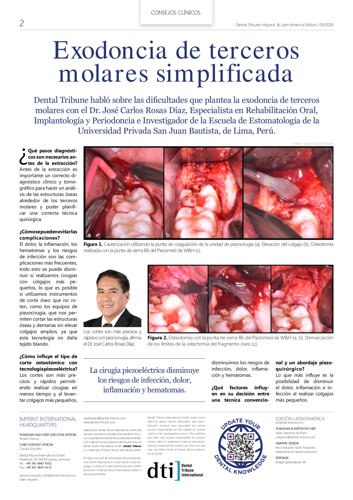
En la actualidad se emplean diferentes técnicas quirúrgicas para aumentar el volumen de hueso alveolar que permita la correcta colocación de implantes, destacando entre ellas la técnica del “Split crest technique” y la Regeneración Ósea Guiada (ROG). El “Split crest technique” o corticotomía alveolar, consiste en la separación de las corticales vestibular y lingual/palatina de la apófisis alveolar en aquellos casos en los que no dispongamos del grosor alveolar adecuado para colocar implantes y conseguir una estabilidad primaria, siendo una de sus limitaciones la necesidad de tener un grosor de cortical ósea adecuado. La ROG se basa en el uso de barreras o membranas físicas para evitar que las células del epitelio gingival y del tejido conjuntivo invadan las zonas que van a ser regeneradas. De esta forma se favorece que las células osteoprogenitoras puedan proliferar para formar hueso nuevo. De entre estas dos técnicas, la ROG es ampliamente utilizada para conseguir un aumento en anchura y altura de crestas alveolares defectuosas o para tratar fenestraciones (una pequeña “ventana” en el hueso) y dehiscencias (abertura espontánea de una zona que se había suturado durante una intervención quirúrgica) alrededor de los implantes. En la mayoría de los casos de ROG, las membranas se apoyan en los materiales injertados, pudiendo ser estos autoinjertos, es decir, injertos procedentes del mismo paciente; aloinjertos, que comprenden los injertos procedentes de la misma especie, o xenoinjertos, que comprenden los injertos procedentes de otra especie.
El uso de autoinjertos se ha considerado siempre como gold standard, pero el acceso limitado a las fuentes de obtención, la prolongación de los procedimientos quirúrgicos y las complicaciones como contaminación bacteriana han sido siempre considerados como los factores limitantes en el trasplante autógeno. Además, en general, los riesgos quirúrgicos tales como infección, sangrado, dolor e inflamación, lesión del nervio dentario inferior o dientes adyacentes también deben tenerse en cuenta.
El aloinjerto de hueso desmineralizado liofilizado (DFDBA) se utiliza por su potencial osteoinductivo, dado que contiene proteínas morfogenéticas óseas (BMPs) del donante. Contra este punto de vista, muchos artículos han demostrado que el aumento óseo con DFDBA no es osteoinductivo, debido a que no contiene los BMPs específicamente necesarias para inducir la formación de hueso. Ahmad Moghaneh y cols.2 demuestran que la adición de DFDBA por sí solo no aumenta el contacto hueso-implante (BIC) ni las cantidades ISQ entre los grupos de estudio (regeneración con Cenobone® grupo (DFDBA), Dembone® grupo (American DFDBA) y el grupo control), no existiendo diferencias estadísticamente significativas. Caplanis y cols.3 en su estudio de 1998 obtiene resultados similares en ROG con DFDBA en perros con un BIC promedio de un 70%, al igual que von Arx y cols en 20014, que colocaron los implantes en las zonas injertadas con DFDBA y otros materiales híbridos en perros y obtuvieron un porcentaje de BIC de entre un 59%-75%, siendo similares en ambos grupos.
Revisando la literatura observamos que la adición de DFDBA a la membrana por sí mismo no aumenta significativamente los resultados clínicos obtenidos con los procedimientos de GBR sin aloinjertos. Schwartz y cols5 demostraron en 1998 que existe una amplia variedad de productos DFDBA en el mercado con diferentes capacidades inductivas. Estas diferencias pueden estar relacionados con el origen y los métodos de preparación de DFDBA. Esto se atribuye a la edad de cada donante y sexo, las enfermedades y lesiones, al tratamiento médico que reciben o a diferencias genéticas. Además, las variaciones de tiempo entre la muerte y la extracción de hueso, pueden provocar una pérdida significativa de la capacidad de inducción ósea. Hay muchas diferencias en el tamaño y la forma de la superficie de las partículas DFDBA que pueden afectar su capacidad inductiva. Las células óseas distinguen diferentes formas y rugosidades de superficie, lo que conduce a diferencias fenotípicas. De Vicente y cols6 en su estudio en 2006, demuestran que los implantes recubiertos con DFDBA mostraron un BIC similar a los implantes en los que sus defectos se cubrieron solo con membrana de colágeno. Por lo tanto, la adición de DFDBA no tiene ninguna ventaja sobre la membrana por sí mismo.
El sustituto óseo ideal debe poseer algunas propiedades fisicoquímicas, tales como biocompatibilidad, osteoconductividad, ser reabsorbible y firmeza, con el fin de favorecer la cicatrización tras procedimientos de ROG. Un buen candidato serían los xenoinjertos, es decir, los injertos de origen animal. En la actualidad, existen seis tipos básicos de xenoinjertos comercialmente disponibles:
- Hidroxiapatita (HA) no porosa
- Cemento de hidroxiapatita
- Hidroxiapatita porosa
- Fosfato b tricálcico (ß-TCP)
- PMMA y HEMA polímero (polímeros de calcio de capas de polimetacrilato de metilo y metacrilato de hidroxietilo)
- Vidrio bioactivo
Las HA porosas y no porosas, el PMMA y el HEMA son no reabsorbibles, mientras que el fosfato tricálcico y el vidrio bioactivo son bioreabsorbibles. Estudios recientes demuestran claramente que la porosidad de los injertos óseos tiene efectos pronunciados sobre la cicatrización ósea. Un combinado reciente con colágeno de origen bovino e injerto óseo (BOC, BioOss®+Collagen®) tiene la capacidad de inducir regeneración en defectos intraóseos. Schwarz y cols en 2007 realizaron un estudio en el que tratan dehiscencias óseas con BOC y BCG (60% HA y 40% de fosfato tricálcico ß-TCP) recubiertas con membranas de colágeno, observándose un aumento del hueso formado a las 4 semanas estadísticamente significativamente superior (p<0´001) en el grupo de BOC. Después de 9 semanas los valores más altos de tejido no mineralizado (NT) se observaron en el grupo BCG (p<001). La observación de que las partículas de BCG revelaran cantidades significativamente mayores de NT con una reactividad antígeno positivo a la osteocalcina (OC) después de 4 y 9 semanas de la curación podría apuntar a un mayor potencial para la mineralización de la matriz ósea. En este contexto, debe señalarse que un inconveniente principal de este estudio fue la falta de un grupo control no tratado para excluir la curación espontánea.
Varios estudios han demostrado que ß-TCP se reabsorbe después de 12 semanas en perros, y después de 6-8 meses cuando se implantan en seres humanos. Como ß-TCP posee una mayor tasa de reabsorción en condiciones in vivo, este material de injerto óseo se tiende a emplear con HA para garantizar la estabilización de la zona de la herida.
En los últimos años, el empleo de técnicas de ingeniería tisular, que implica células madre mesenquimales (MSC), es uno de los más prometedores tratamientos para la regeneración ósea. Teniendo en cuenta las estrategias de implantar células autólogas en defectos óseos asociado con el uso de membranas empleadas como barrera, se podría sugerir que la combinación de ROG con base de células de ingeniería tisular podría proteger las células trasplantadas en el andamio y mejorar el mantenimiento del espacio, así como el aumento de la previsibilidad de los resultados de la regeneración ósea.
Las células madre derivadas del tejido óseo (BMC) presentan un alto potencial osteogénico, como se identifica por la formación de nódulos de tejido mineralizado, y la expresión de genes de marcadores de células osteoblásticas como el colágeno tipo I, la fosfatasa alcalina y la sialoproteína ósea (COL I, ALP y BSP). Los análisis histométricos indican que el uso de células de ingeniería tisular ósea proporciona resultados favorables para la regeneración ósea en defectos óseos peri-implantarios, si bien el enfoque combinado, utilizando membrana y células, parece ser más relevante, sobre todo en términos de regeneración de hueso en la región de las roscas del implante8.
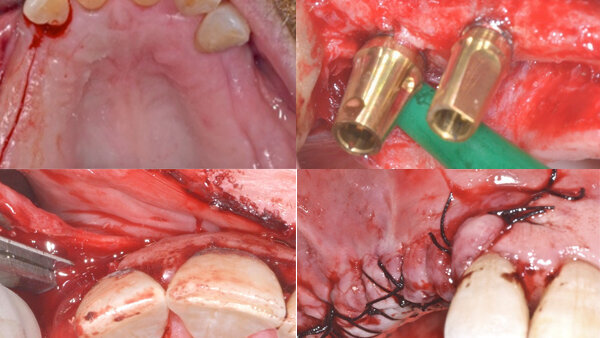
Caso clínico
Consulte caso clínico en la edición digital
Conclusión
El uso de regeneración ósea guiada para el tratamiento de defectos de tipo fenestración y dehiscencia es la técnica quirúrgica con mejores resultados a largo plazo.
Recursos
• Institución Mississippi: www.ium.es
Referencias
1. Jung RE, Glauser R, Schärer P, Hämmerle CH, Sailer HF, Weber FE. Effect of rhBMP-2 on guided bone regeneration in humans. Clin Oral Implants Res. 2003 Oct;14(5):556-68.
2. Abed AM, Pestekan RH, Yaghini J, Razavi SM, Tavakoli M, Amjadi M. A Comparision of Two Types of Decalcified Freeze-Dried Bone Allograft in Treatment of Dehiscence Defects around Implants in Dogs. Dent Res J 2011; 8(3):132-137.
3. Caplanis N, Lee MB, Zimmerman GJ, Selvig KA, Wikesjö UM. Effect of allogenic freeze-dried demineralized bone matrix on guided tissue regeneration in dogs. J Periodontol. 1998 Aug;69(8):851-6.
4. Von Arx T, Cochran DL, Hermann JS, Schenk RK, Buser D. Lateral ridge augmentation using different bone fillers and barrier membrane application. A histologic and histomorphometric pilot study in the canine mandible Clin Oral Implants Res. 2001 Jun;12(3):260-9.
5. Schwartz Z, Somers A, Mellonig JT, Carnes DL Jr, Dean DD, Cochran DL, Boyan BD. Ability of commercial demineralized freeze-dried bone allograft to induce new bone formation is dependent on donor age but not gender. J Periodontol. 1998 Apr;69(4):470-8.
6. De Vicente JC, Recio O, Martín-Villa L, Junquera LM, López-Arranz JS. Histomorphometric evaluation of guided bone regeneration around implants with SLA surface: an experimental study in beagle dogs.Int J Oral Maxillofac Surg. 2006 Nov;35(11):1047-53. Epub 2006 Sep 14.
7. Schwarz F, Herten M, Ferrari D, Wieland M, Schmitz L, Engelhardt E, Becker J. Guided bone regeneration at dehiscence-type defects using biphasic hydroxyapatite + beta tricalcium phosphate (Bone Ceramic1) or a collagen-coated natural bone mineral (BioOss Collagen1): an immunohisto-chemical study in dogs. Int. J. Oral Maxillofac. Surg. 2007; 36:1198-1206.
8. Ribeiro FV, Suaid FF, Ruiz KG, Rodrigues TL, Carvalho MD, Nociti FH Jr, Sallum EA, Casati MZ. Effect of autologous bone marrow-derived cells associated with guided bone regeneration or not in the treatment of peri-implant defects. Int. J. Oral Maxillofac. Surg. 2012;41:121-127.
El director de Swiss Dental Marketing, compañía que ofrece innovadores servicios como Skype Dental Couching (asesoramiento individual para ...
La Escuela Superior de Implantología de Barcelona anuncia una gran gira internacional en la que ESI presentará cursos de dos día sobre ...
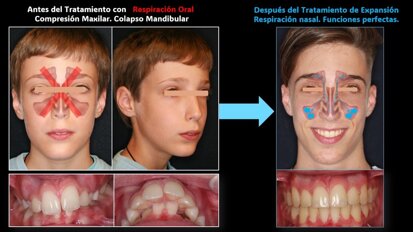
El siguiente caso clínico ilustra el Concepto de Prevención Personalizada, el cual se ha desarrollado para evitar que los factores de riesgo de la salud ...
En este artículo dos reconocidos especialistas abogan por el uso de un nuevo dispositivo para los trastornos temporomandibulares que, en su ...
Las Newsletters de Dental Tribune, donde aparecen éste y otros artículos, ofrecen contenido exclusivo para suscriptores y también artículos de acceso ...
Caso clínico elaborado por expertos en Cirugía Bucal e Implantología de la Universidad de Valencia, España, que explican el tratamiento con el sistema ...
El siguiente caso clínico presenta un paciente con dentición terminal debido a periodontitis y fracturas radiculares, con implantes e injertos en seno ...
Los pacientes quieren una odontología rápida, indolora, estética y mínimamente invasiva y los dentistas buscan soluciones ...
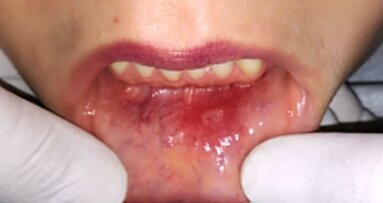
Un grupo de autores peruanos, que incluye al Presidente de la Academia Ozonoterapia Estomatológica del Perú, presenta un caso clínico de aftas bucales ...
Un grupo de autores peruanos, que incluye al Presidente de la Academia Ozonoterapia Estomatológica del Perú, presenta un caso clínico de aftas bucales ...
Webinars en vivo
lun. 8 de junio 2026
10:00 CST (Mexico City)
Webinars en vivo
lun. 8 de junio 2026
11:00 CST (Mexico City)
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Webinars en vivo
lun. 8 de junio 2026
12:00 CST (Mexico City)
Webinars en vivo
mié. 10 de junio 2026
9:00 CST (Mexico City)
Webinars en vivo
mié. 10 de junio 2026
12:00 CST (Mexico City)
Nacho Fernández-Baca DDS, MSc
Webinars en vivo
mié. 10 de junio 2026
17:00 CST (Mexico City)
Webinars en vivo
jue. 11 de junio 2026
11:00 CST (Mexico City)



 Austria / Österreich
Austria / Österreich
 Bosnia y Herzegovina / Босна и Херцеговина
Bosnia y Herzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croacia / Hrvatska
Croacia / Hrvatska
 República Checa y Eslovaquia / Česká republika & Slovensko
República Checa y Eslovaquia / Česká republika & Slovensko
 Francia / France
Francia / France
 Alemania / Deutschland
Alemania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Hungría / Hungary
Hungría / Hungary
 Italia / Italia
Italia / Italia
 Países Bajos / Nederland
Países Bajos / Nederland
 Nórdico / Nordic
Nórdico / Nordic
 Polonia / Polska
Polonia / Polska
 Portugal / Portugal
Portugal / Portugal
 Rumania y Moldavia / România & Moldova
Rumania y Moldavia / România & Moldova
 Eslovenia / Slovenija
Eslovenia / Slovenija
 Serbia & Montenegro / Србија и Црна Гора
Serbia & Montenegro / Србија и Црна Гора
 España / España
España / España
 Suiza / Schweiz
Suiza / Schweiz
 Turquía / Türkiye
Turquía / Türkiye
 Reino Unido e Irlanda / UK & Ireland
Reino Unido e Irlanda / UK & Ireland
 Internacional / International
Internacional / International
 Brasil / Brasil
Brasil / Brasil
 Canadá / Canada
Canadá / Canada
 EE UU / USA
EE UU / USA
 China / 中国
China / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Paquistán / Pākistān
Paquistán / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 Asean / ASEAN
Asean / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Argelia, Marruecos y Túnez / الجزائر والمغرب وتونس
Argelia, Marruecos y Túnez / الجزائر والمغرب وتونس
 Oriente Medio / Middle East
Oriente Medio / Middle East











































To post a reply please login or register